La Sclerosi Sistemica è una malattia del tessuto connettivo che colpisce i vasi sanguigni, la pelle e numerosi organi interni.
È caratterizzata da una precoce e persistente alterazione della funzione del microcircolo capillare, alla quale conseguono manifestazioni funzionali e organiche, e da un’aumentata produzione e deposizione di collagene nel tessuto connettivo che causa una progressiva fibrosi a carico della pelle e di altri organi interni con riduzione della loro funzione fisiologica.
La classificazione delle varie forme di sclerodermia è alquanto confusa a causa della notevole ridondanza di tipi e sottotipi, ma i principali sono due:
*Sclerodermia sistemica: diffusa o limitata (sindrome CREST);
* Sclerodermia localizzata divisa in: morphea con indurimento cutaneo a placche singole o multiple, o lineare con lesioni al volto o agli arti simili a cicatrici lineari.
La sclerodermia sistemica è stata descritta per la prima volta nel 1753 da Carlo Curzio, medico dell’Ospedale degli Incurabili di Napoli.
È una malattia infiammatoria sistemica del tessuto connettivo ad eziologia multifattoriale e patogenesi autoimmunitaria, caratterizzata da una attivazione del sistema immunitario e una vascolopatia periferica diffusa con progressivo accumulo di tessuto fibroso e di altri componenti della matrice connettivale nella cute e in altri organi interni come il polmone, il cuore, il rene e il tratto gastro-intestinale.
La malattia interessa i soggetti di tutte le età, ma esordisce più frequentemente fra i 20 ed i 40 anni. Sono colpite maggiormente le donne, con un rapporto Femmine/Maschi oscillante da un minimo di 3/1 ad un massimo di 15/1.
L’eziologia e la patogenesi della malattia non sono state ancora chiare, tuttavia sono stati evidenziati alcuni fattori predisponenti, ma la malattia non è ereditaria, anche se sono stati descritti alcuni casi in componenti della stessa famiglia.
In linea generale il meccanismo di attivazione della malattia è costituito dalla attivazione disregolata della risposta immune, e ciò può avere importanza patogenetica la prevalenza della malattia nel sesso femminile, in quanto gli estrogeni avrebbero la capacità di modulare alcune funzioni sia del sistema immune, come amplificare l’attivazione policlonale dei linfociti B e la formazione di autoanticorpi.
Semplificando la progressione della malattia passa attraverso tre meccanismi principali :
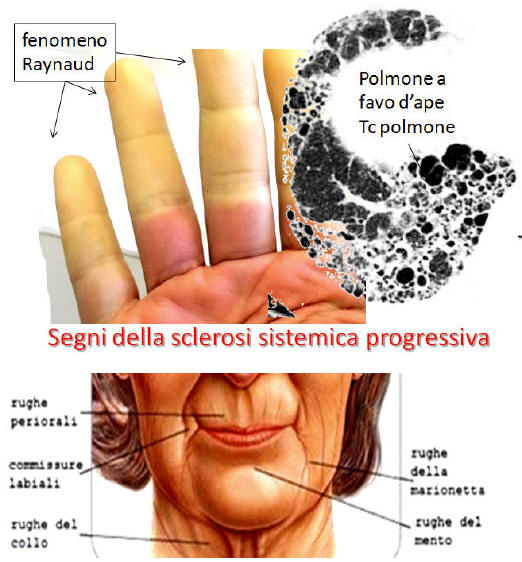
1) alterazione dell’endotelio vasale del microcircolo: il danno del microcircolo è la lesione, ma non è limitato solo alla cute ma si verifica in tutti gli organi ed apparati. Questo danno provoca una disfunzione dei vasi che non sono più in grado di regolare l’apporto di sangue nei distretti corporei in rapporto alla temperatura corporea e alle variabili esigenze del momento. L’alterazione del microcircolo si manifesta nella cute delle mani con il fenomeno di Raynaud, mentre negli altri organi provoca una perdita progressiva della funzionalità.
2) Attivazione del sistema immunitario: ambedue le sue componenti, cellulare e umorale, sono costantemente attivate soprattutto verso antigeni self. Si verifica pertanto un accumulo di linfociti attivati nei vari tessuti del corpo ed una aumentata produzione di autoanticorpi.
3) La fibrosi: è l’evento finale del danno di organi e tessuti.
Normalmente nella cute e negli organi sono presenti i fibroblasti, che producono il collageno, una proteina presente in tutti i soggetti normali che serve a colmare gli spazi tra le cellule e fa parte della matrice extracellulare.
Nella malattia invece, si verifica una iper-produzione e conseguente deposizione di collageno per riempire gli spazi lasciati vuoti dalle cellule distrutte dal danno vascolare e dalle reazioni immunologiche.
La fibrosi, che è la caratteristica più evidente della malattia, costituisce un elemento a valle della cascata patogenetica. Essa è dovuta all’aumentata produzione di collageno (I, III, IV) e di altri costituenti della matrice (fibronectina, glicosaminoglicani) da parte dei fibroblasti.
La stimolazione dei fibroblasti è svolta dalle piastrine e dalle mastcellule: le prime producono molti fattori di crescita come il PDGF (Platelet Derived Growth Factor), che ha attività di stimolazione dei fibroblasti e delle cellule muscolari lisce, mentre le mastcellule, presenti in numero elevato nella cute sclerodermica in fase precoce di malattia, producono istamina che stimola la sintesi di collageno e la proliferazione dei fibroblasti e provoca un’azione lesiva dell’endotelio.
Le alterazioni del microcircolo con la disfunzione endoteliale e la disregolazione del tono vasomotore rappresentano la tappa patogenetica iniziale che porta alla deposizione eccessiva di collagene a livello cutaneo oltre che in altri organi.
Le alterazioni del microcircolo compaiono precocemente e danno origine al fenomeno di Raynaud che costituisce il sintomo d’esordio ma poi costante della sclerosi sistemica, e può precedere anche di molti anni il manifestarsi dei primi sintomi della malattia; esso consiste in una crisi acroasfittica delle estremità degli arti e si manifesta con una iniziale prima fase caratterizzata da pallore cutaneo (fase ischemica), seguita da una fase di cianosi dovuta a vasoparalisi ed infine una fase iperemica con finale arrossamento per ripresa della circolazione normale; può essere inoltre accompagnato da dolore e parestesie.
Di solito la manifestazione è scatenata dall’esposizione al freddo, da brusche variazioni di temperatura, da stimoli meccanici ripetuti (come vibrazioni) o anche da stress emotivi.
Il fenomeno di Raynaud si manifesta in prevalenza alle dita delle mani, ma può anche interessare quelle dei piedi e, meno frequentemente, il naso, le orecchie e la lingua così some può verificarsi anche in altri organi ma il fenomeno si Raynaud non è esclusivo della malattia anzi è presente anche in numerose altre connettiviti come Lupus Eritematoso Sistemico, Polimiosite/Dermatomiosite, Artrite Reumatoide, sempre come sintomo iniziale o di accompagnamento.
L’aumento di consistenza della cute (sclerodermia) costituisce l’aspetto clinicamente più evidente della malattia ma in una piccola percentuale di pazienti esso non è presente, e quindi si parla di un quadro di “sclerodermia sine sclerodermia”.
Invece, le alterazioni cutanee della sclerodermia sono suddivise in tre fasi evolutive: edematosa, indurativa o sclerotica, atrofica.
La fase edematosa può anche essere assente in alcuni pazienti. L’edema, quando è presente, interessa le dita, le mani e/o i piedi, e può estendersi a parti prossimali degli arti e del volto. La cute è aumentata di spessore e di consistenza, tesa e lucida. È un edema duro che non presenta il fenomeno della fovea o affossamento.
Nella fase sclerotica la cute è aumentata di consistenza, tesa, aderente ai piani sottostanti, a tratti translucida. I peli sono diradati o assenti. L’aumento di consistenza della cute raggiunge gradi diversi nei vari pazienti ed in ciascun paziente nelle varie parti del corpo. In questa fase il paziente presenta un aspetto tipico: l’espressione mimica del volto è alterata con deformazione dei lineamenti, le labbra sono assottigliate (microcheilia), l’apertura della rima orale è ridotta (microstomia). Nelle regioni articolari e periarticolari, a causa della adesione della cute ai tessuti sottostanti, si realizzano contratture in flessione alle mani (aspetto ad “artiglio”), ai gomiti, e alle altre articolazioni. In queste zone la pressione esercitata dall’osso sottostante sulla cute tesa, in occasione di eventuali traumatismi, possono comparire lesioni ulcerative, suscettibili di sovrainfezioni. Esse, oltre ad essere dolorose, possono provocare una disabilità funzionale che incide sulle attività quotidiane e lavorative.
La fase atrofica si presenta più tardivamente e si accompagna a lassità, fragilità e diminuzione di consistenza della cute e alla ricomparsa dei peli.
Nella sclerodermia compaiono delle calcificazioni ossee, intra- e sottocutanee, con dimensioni variabili che possono provocare un’infiammazione molto dolorosa nei tessuti in si depositano, fino alla ulcerazione della cute infiammata con fuoriuscita di materiale calcareo.
Di solito non sono manifesti clinicamente ma vengono evidenziate con l’indagine radiologica.
La sclerodermia è una malattia invalidante che compromette la qualità di vita e le capacità funzionali del paziente, con conseguente sviluppo di disabilità ed ha anche un impatto notevole sulla sfera emotiva e sul benessere psicologico a causa delle modificazioni dell’aspetto fisico legate alla sclerosi cutanea, all’atrofia muscolare e alle contratture articolari.
Ancora oggi, è la patologia del tessuto connettivo con la prognosi peggiore e molto grave, con alta incidenza di mortalità per lo più conseguente a complicanze cardiache e polmonari (cuore polmonare cronico, aritmie, infarto) o complicanze renali quali la nefropatia sclerodermica che porta a morte per ipertensione o insufficienza renale.
La sindrome CREST è la forma limitata della sclerodermia.
L’acronimo inglese CREST è formato dalle iniziali dei principali segni clinici, (Calcinosis, Raynaud’s phenomenon, Esophageal dysmotility, Sclerodactyly, and Teleangiectasia), cioè Calcinosi, fenomeno di Raynaud, alterazioni della motilità Esofagea, Sclerodattilia e Teleangectasia. La prevalenza è stimata in circa 1 su 12.500 persone. Nel sesso femminile si riscontra una maggiore predisposizione alla malattia con un rapporto femmine/maschi di 4:1; l’esordio della malattia avviene di solito tra i 40 e i 50 anni.
I meccanismi eziopatogenetici sono similari a quelli riportati per la sclerodermia diffusa: la malattia è dovuta a una reazione autoimmune che coinvolge i fibroblasti e provoca un’iperproduzione di collagene e la sua deposizione in quantità rilevanti negli spazi extra-cellulari. In alcuni casi, la malattia può essere secondaria all’esposizione ad agenti chimici (silice, solventi, idrocarburi).
Clinicamente, i pazienti presentano almeno tre dei cinque sintomi considerati nella sigla CREST.
Il sintomo più comune è il fenomeno di Raynaud che spesso è il primo a manifestarsi, mentre gli altri compaiono qualche anno dopo. Quasi sempre è colpita solo la cute delle dita delle mani e dei piedi e del viso; la cute appare lucida e tesa oltre l’osso sottostante, rendendo difficile piegare le dita o aprire la bocca; la calcinosi coinvolge di preferenza gli arti e le aree peri-articolari. Le ossa delle dita si assottigliano (sclerodattilia) iniziando di solito dalle estremità distali delle dita con la possibilità di insorgenza di ulcere digitali. Le teleangectasie, piccole macchioline arrossate sulla pelle delle dita, del viso o all’interno delle bocca, sono presenti soprattutto sulle mani, sul viso e sulle labbra. Si osservano frequentemente dei piccoli depositi di calcio (calcinosi) sotto la cute, sui gomiti, ginocchia e dita, che a volte possono infettarsi.
Il reflusso gastro-esofageo e la disfagia spesso presenti, sono provocati dall’alterazione della motilità gastroesofagea; il cattivo funzionamento dei muscoli dell’esofago superiore e inferiore può rendere difficile la deglutizione e permettere agli acidi gastrici di refluire, con conseguente infiammazione e cicatrizzazione dei tessuti esofagei. In circa la metà dei pazienti si verifica una fibrosi polmonare e nel 10% circa dei casi è presente ipertensione arteriosa polmonare.
Non esiste una vera e propria cura definitiva per questa patologia, ma è possibile intervenire sui sintomi mediante somministrazione di farmaci immunosoppressori per limitare l’infiammazione dei tessuti coinvolti.
Particolarmente utili però sono i trattamenti sintomatici, che agiscono sul sistema vascolare, gastrointestinale, cardiaco, renale e le terapie fisiche, finalizzati a mantenere e sostenere il tono muscolare e la funzionalità articolare.
Il fenomeno di Raynaud può essere trattato con inibitori dei canali del calcio e il reflusso gastrico con inibitori della pompa protonica (molecole che riducono l’acidità dei succhi gastrici).
Può essere necessaria la resezione chirurgica della calcinosi, se è grave. Sono inoltre utili basse dosi di corticosteroidi associate agli immunosoppressori, nel caso di fibrosi polmonare progressiva, ma sono necessari controlli regolari dei pazienti effettuando anche indagini funzionali del polmone e l’ecocardiografia. L’ipertensione arteriosa polmonare viene trattata con vasodilatatori polmonari.
Le alterazioni delle mani e del volto in corso di malattia, sono molto disabilitanti ma i maggiori problemi di disabilità sono dati dai problemi respiratori.
La sclerosi cutanea provoca l’irrigidimento in flessione delle dita sino alla deformità delle “mani ad artiglio”, con riduzione della flesso-estensione e prono-supinazione dei polsi, anchilosi in flessione delle articolazioni interfalangee prossimali e distali, perdita della flessione delle metacarpo-falangee e della mobilità del pollice, bloccato in adduzione e flessione.
Il volto sclerodermico in fase sclerotica presenta numerose alterazioni, quali microstomia, presenza di pieghe radiali intorno alla bocca, microcheilia, naso affilato, spianamento delle rughe e amimia, che provocano disabilità nella masticazione, nell’alimentazione, nell’eloquio, difficoltà nell’igiene orale e nei trattamenti odontoiatrici, e problemi estetici con peggioramento della qualità di vita.
Le alterazioni anatomiche e funzionali delle mani e del volto sono causate e aggravate anche dalla compromissione dell’apparato muscolo-scheletrico e del microcircolo, responsabile delfenomeno di Raynaud e delle ulcerazioni delle parti distali delle dita, del naso e delle orecchie, che possono condurre alla perdita di tessuto sino all’autoamputazione.
La riabilitazione consiste in un approccio integrato capace di rivolgersi tanto al sistema muscolo-scheletrico quanto all’aspetto cognitivo-educativo della singola persona.
Il trattamento distrettuale utilizza tecniche di Terapia Manuale ed esercizi specifici, essi possono essere rivolti, sia alla ipomobilità locale, sia alla instabilità locale. Benché apparentemente in contraddizione, queste condizioni possono coesistere in quanto ogni eccessiva rigidità di un distretto favorisce una maggior sollecitazione e iper-uso dei segmenti adiacenti.
Sia le tecniche di Terapia Manuale, sia gli esercizi specifici sono attuati nel distretto che maggiormente risente del problema e quindi possono essere specifiche per il tratto cervicale e del quadrante superiore, per il tratto dorsale e per il tratto lombo pelvico. Le Tecniche articolari di Terapia Manuale possono comprendere Pompages articolari e mobilizzazioni articolari segmentarie. Gli esercizi della Terapia Manuale sono utili per migliorare il grado di movimento ridotto a causa dell’ispessimento dei tessuti molli, periarticolari e miofasciali: esercizi di rotazione, latero-flessione, flesso-estensione del capo sono utili per ripristinare schemi di movimento alterati, purché eseguiti lentamente e correttamente.
Il trattamento distrettuale cervicale deve sempre essere completato con un lavoro integrato per le spalle e le scapole, in quanto tutte queste strutture lavorano insieme.
Lo stesso discorso vale per il segmento toracico e quello lombo – pelvico.
Nel caso di una compromissione articolare in fase avanzata, l’obiettivo del trattamento può essere quello di contrastare l’instabilità derivata dal rimaneggiamento articolare della patologia. In questo caso sono poco utili le mobilizzazioni manuali e gli esercizi, i quali, invece che indirizzarsi al ripristino del movimento articolare, devono servire per contrastare l’eccessivo gioco articolare. Importante è la rieducazione respiratoria per migliorare la ventilazione polmonare.
Insieme alle tecniche specifiche distrettuali occorre agire sia sulla colonna, sia sugli arti (gambe e braccia) al fine di migliorare la postura e il movimento corporeo. Tecniche come la Rieducazione Posturale Globale sembrano particolarmente indicate per diminuire le tensioni muscolari.
Il trattamento riabilitativo è quindi la cura efficace nel prevenire e ridurre la compromissione delle mani e del volto, ad esempio lariabilitazione del volto prevede la riduzione del dolore, il miglioramento della funzionalità orale (apertura della bocca, masticazione e deglutizione), delle espressività mimiche e il recupero del movimento del rachide cervicale.
Le terapie fisiche hanno lo scopo di preparare i tessuti del viso alle successive tecniche manuali, come la tecarterapia. Questa tecnica consente un effetto antalgico sul dolore, rilassa la muscolatura, stimola la circolazione sanguigna e l’ossigenazione della pelle e provoca un effetto drenante sul gonfiore. Le specifiche tecniche manuali migliorano l’elasticità della pelle e la coordinazione dei muscoli attraverso manovre della bocca. Inoltre si può affiancare dello stretching delle guance, la mobilizzazione del palato ed effettuare dei movimenti passivi delle articolazioni (mobilizzazioni articolari) a livello della bocca, del collo e della trachea.
La riabilitazione del collo consiste in movimenti di flessione/estensione e di flessione laterale della nuca sul collo. È importante che questi esercizi siano effettuati in presenza di un professionista e in assenza di dolore ed eseguiti in modo lento e progressivo. Gli esercizi terapeutici ottimizzano i risultati delle tecniche manuali e comprendono le facilitazioni neuro-muscolari e gli esercizi di stiramento e di coordinazione. Le facilitazioni neuro-muscolari propriocettive (tecnica Kabat) si basano su una successione di contrazione-rilasciamento-stiramento del muscolo, per ottenere un rinforzo della muscolatura “debole”. Gli esercizi di stiramento contro resistenza prevedono delle contrazioni muscolari svolte senza movimento (contrazioni isometriche). Negli esercizi di coordinazione neuro-muscolare vengono combinati più movimenti della bocca svolti in sequenza (per esempio, chiusura più deviazione laterale) a cui si possono anche abbinare delle contrazioni isometriche. Questa tecnica serve a ripristinare la corretta coordinazione funzionale della gestualità.
La tecnica della mimica facciale consiste in una serie di esercizi di kinesiterapia attiva e di stretching attivo che propongono molte espressioni del viso esagerate da forzature mimiche, finalizzate al potenziamento della muscolatura interessata.
La riabilitazione delle mani e degli arti è importante per ridurre rigidità articolari e alterazioni funzionali importanti. L’articolazione infatti non è un meccanismo rigido il cui movimento avviene solo entro schemi prefissati. Accanto al movimento che l’articolazione può compiere attivamente vi è infatti la possibilità di riprodurre passivamente movimenti molto più ampi, o addirittura movimenti che non sono possibili volontariamente. È soprattutto a questo tipo di movimento, denominato gioco articolare, che sono rivolte le manovre manipolative articolari.
Esso rappresenta quel margine di “tolleranza” che permette di compiere i movimenti finalizzati, che devono sempre essere accompagnati da movimenti accessori di aggiustamento. Ripristinando questi movimenti accessori con manovre specifiche (scivolamenti e traslazioni delle superfici articolari), si agirà sull’apparato capsulo-legamentoso con l’effetto di contrastare il movimento retrazionale dato dall’evolvere della malattia. Studi scientifici dimostrano che i miglioramenti sulla tolleranza all’esercizio fisico si ottengono a prescindere dalla gravità della malattia.
REFERENZE
*Antonioli C.M., BuaG., Frigè A. et al. (2009), An individualized rehabilitation program in patients with systemic sclerosis may improve quality of life and hand mobility, in «Clin. Rheumatol.», 28, pp. 159-165.
* AvouacJ.L., Kowal-BieleckaO., Landewe R. et al. (2009), European League Against Rheumatism (EULAR) Scleroderma Trial And Research group (EUSTAR) recommendations for the treatment of systemic sclerosis: Methods of elaboration and results of systematic literature research, in «Ann. Rheum. Dis.», 68, pp. 629-634.
*Lazzeri M. Banfi P. Problematiche respiratorie nelle malattie reumatiche. In: Nava T. Riabilitazione delle patologie reumatiche. Approccio integrato. 1° Edizione. Milano, Edra 2016; 369/388.
* Hudson M, Fritzler MJ, Diagnostic criteria of systemic sclerosis, in J. Autoimmun., 48-49, 2014, pp. 38–41.
* Koenig M, Joyal F, Autoantibodies and microvascular damage are independent predictive factors for the progression of Raynaud’s phenomenon to systemic sclerosis: a twenty-year prospective study of 586 patients, with validation of proposed criteria for early systemic sclerosis. Arthritis Rheum. 2008 Dec;58(12):3902-12. doi: 10.1002/art.24038.
ARTICOLO DI: Simona Repetto Chinesiologa e Freelance di Scienze Salute e Benessere